Perfil das gestações
Quantas crianças e adolescentes engravidam no Brasil ?
Entre 2019 e 2023, o Brasil registrou 822.892 nascidos vivos de crianças e adolescentes que tinham entre 8 e 17 anos, segundo o Sistema de Informações sobre Nascidos Vivos (SINASC).
Desse total:
10% (82.604) dos nascidos vivos eram de crianças e adolescentes de 8 a 14 anos.
90% (740.288) de adolescentes de 15 a 17 anos.
Isso significa que, no período 2019–2023, a cada dia, cerca de 450 crianças e adolescentes entre 8 e 17 anos se tornaram mães no Brasil.
Por dia
45 crianças (entre 8 e 14 anos)
405 adolescentes (entre 15 a 17 anos)
tornaram-se mães no Brasil.
É importante destacar que em casos de crianças e adolescentes menores de 14 anos, toda relação sexual é considerada estupro de vulnerável.
No Brasil, a legislação prevê o direito ao aborto legal para todas as crianças menores de 14 anos, uma vez que toda relação sexual com pessoas dessa faixa etária é entendida pela lei como estupro de vulnerável, independentemente de consentimento, conforme o artigo 217-A do Código Penal. Esse entendimento é reforçado pela Súmula 593 do STJ, que determina que não há consentimento válido possível nessa faixa etária — ainda que haja relação afetiva ou experiência sexual anterior.
Nesse sentido, olhar atentamente para as gestações entre 8 e 14 anos é fundamental, pois tratam-se de casos em que essas crianças e adolescentes tinham direito garantido ao aborto legal e deveriam ter sido acolhidas e orientadas pelos serviços de saúde com base nesse amparo jurídico.
A persistência de números expressivos nessa faixa etária evidencia falhas no acesso à informação, à rede de proteção e aos direitos sexuais e reprodutivos, além de revelar a urgência de políticas públicas voltadas à prevenção da violência sexual e ao fortalecimento dos mecanismos de garantia do aborto legal e seguro.
Quantas crianças e adolescentes engravidam no Brasil ?
A análise sociodemográfica revela desigualdades marcantes:

A gravidez entre crianças e adolescentes negras ocorre 3,7 vezes mais do que entre brancas.
Esses dados expressam desigualdades históricas: racismo, pobreza e desigualdade de gênero que se sobrepõem e ampliam o risco de gravidez precoce.
A predominância de crianças e adolescentes negras e indígenas nesse grupo etário não pode ser interpretada apenas como dado demográfico, mas como reflexo de desigualdades históricas e estruturais. Diversos estudos apontam que mulheres e meninas racializadas estão mais expostas à violência sexual, à vulnerabilidade socioeconômica e à maternidade precoce, resultantes de um processo histórico que remonta à colonização e à escravidão.
Nesse contexto, a sexualização precoce de corpos negros e indígenas, frequentemente naturalizada socialmente, contribui para que essas adolescentes sejam mais frequentemente alvo de relações desiguais de poder, onde o consentimento é fragilizado ou inexistente. Assim, os dados aqui apresentados revelam não apenas um perfil sociodemográfico, mas também a persistência de padrões de exploração e opressão de gênero e raça que atravessam gerações.
Onde essas gestações acontecem?
A distribuição regional mostra que a gravidez na infância e adolescência não é um fenômeno homogêneo:
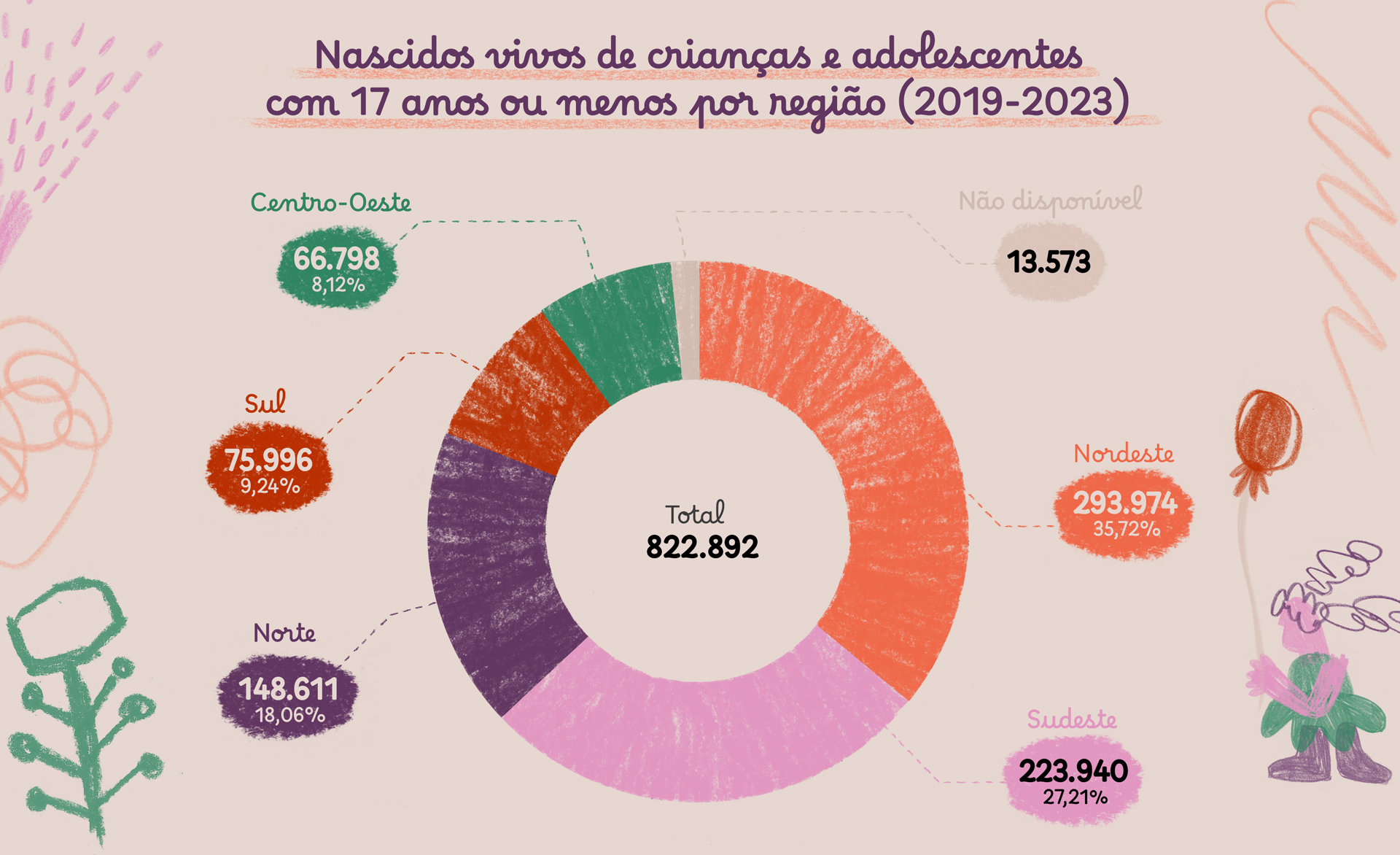
É preciso considerar que a maternidade precoce é atravessada por um conjunto de vulnerabilidades estruturais, como pobreza, racismo, desigualdade de gênero, violências e lacunas na educação sexual, que se manifestam de forma desigual entre e dentro das regiões brasileiras. Essas vulnerabilidades não apenas explicam a persistência das altas taxas de gravidez na infância e adolescência, mas também evidenciam como a desigualdade social se traduz em desigualdade reprodutiva.
Os estados com mais registros são: São Paulo: 101.244 nascimentos; Bahia: 66.848; Pará: 66.660; Minas Gerais: 56.309; Maranhão: 54.580; Rio de Janeiro: 52.202.
Embora São Paulo lidere em números absolutos, as maiores taxas proporcionais aparecem em estados do Norte e Nordeste, regiões com maior vulnerabilidade socioeconômica e menor acesso a serviços de educação e saúde sexual e reprodutiva.
Os estados das regiões Norte e Nordeste, como Bahia (66.848 registros) e Pará (66.660 registros) demonstram uma preocupação aguda. O Pará, em particular, apresenta altas taxas de violência letal e alta incidência de estupros, o que alinha esses números absolutos de nascimentos com um contexto de fragilidade na proteção de direitos. A lista dos estados de maiores ocorrências é completada por Minas Gerais (56.309), Maranhão (54.580) e Rio de Janeiro (52.202), reforçando a dispersão do problema e a necessidade de políticas públicas abrangentes.
Gravidezes anteriores
Entre as crianças e adolescentes de 8 a 17 anos: 125.792 já haviam vivenciado ao menos uma gestação anterior (ou 15,3% do total). Destas, 110.550 já haviam vivenciado uma gestação anterior; 13.254 já haviam vivenciado duas gestações anteriores; 1.585 já haviam vivenciado três gestações anteriores; 290 já haviam vivenciado quatro gestações anteriores; 139 passaram por cinco ou mais gestações anteriores.
Desse total, 3.882 são crianças com 14 anos ou menos.
Ainda há 40.613 registros sem informação sobre o número de gestações anteriores, o que também evidencia lacunas nos sistemas de notificação e a necessidade de melhorar a qualidade dos dados públicos.
Essas reincidências expõem um padrão de violência e abandono institucional, em que crianças e adolescentes são reiteradamente expostas à gravidez e ao parto sem que o Estado garanta o acesso à proteção, à saúde sexual e reprodutiva e à educação em sexualidade.
Além disso, reforça a urgência de políticas públicas intersetoriais voltadas à prevenção da violência sexual, à educação em sexualidade nas escolas, ao acesso a métodos contraceptivos e ao aborto legal, e ao acolhimento qualificado dessas meninas nos serviços de saúde, de forma a romper o ciclo de violação e garantir a efetivação dos direitos sexuais e reprodutivos previstos na legislação brasileira e em acordos internacionais de direitos humanos.
.


