Riscos e mortalidade
Mortalidade no ciclo gravídico-puerperal entre crianças e adolescentes (12 a 17 anos):
desigualdades que matam
Em 2024, a razão da mortalidade no ciclo gravídico-puerperal entre crianças e adolescentes de 10 a 14 anos é significativamente maior (RMM 74,97 por 100 mil nascidos vivos), em comparação com a razão da mortalidade de todas as faixas etárias (RMM 55,5 por 100 mil nascidos vivos).
Em vez de "mortalidade materna”, usamos “mortalidade gravídico-puerperal”. Esse termo reconhece que nem todas as pessoas que engravidam são mulheres ou meninas — homens trans, pessoas transmasculinas, não binárias e intersexo também podem passar por uma gestação. Além disso, ele ajuda a separar a ideia de gestar da de maternar, mostrando que são experiências diferentes e que nem sempre acontecem juntas.
Entre 2019 e 2024, foram 529 mortes de crianças e adolescentes de 12 a 17 anos — a maioria entre 16 e 17 anos, mas também com registros a partir dos 12 anos. Essas gestações estão, em grande parte, ligadas a situações de vulnerabilidade extrema, como violência sexual e casamentos na infância.
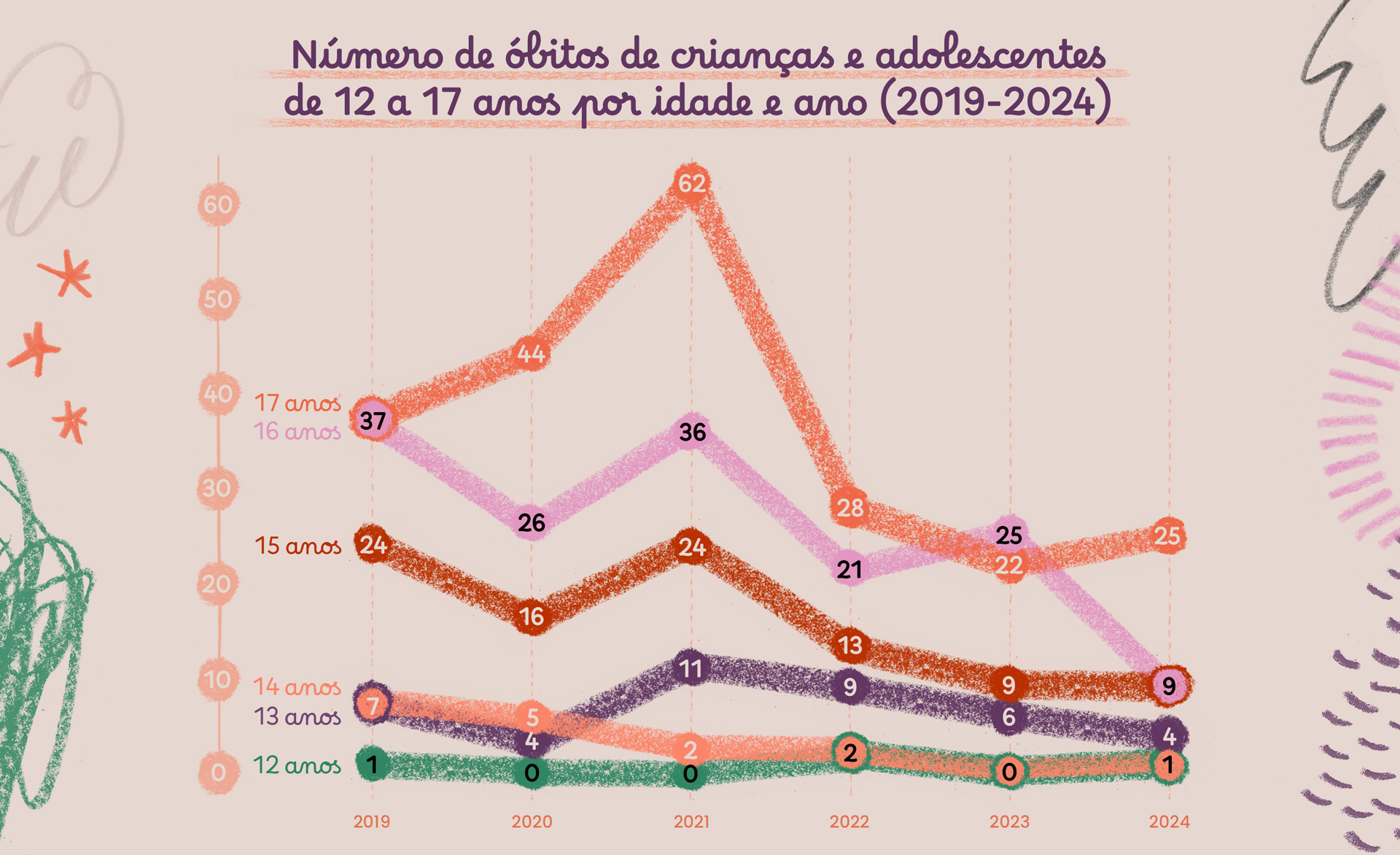
Impacto da pandemia de COVID-19
Os óbitos atingiram o pico em 2021 (135 casos), caindo para 49 em 2024.
Dados apontam que a pandemia aumentou a mortalidade gravídico-puerperal em 54,19%, sendo metade dos casos diretamente ligados à COVID-19. A crise sanitária ampliou desigualdades raciais e sociais: pessoas negras e pardas, com baixa escolaridade e maior vulnerabilidade, foram as mais afetadas. Com o SUS sobrecarregado, houve menos acesso ao pré-natal e à assistência obstétrica, o que elevou o risco de complicações e mortes.
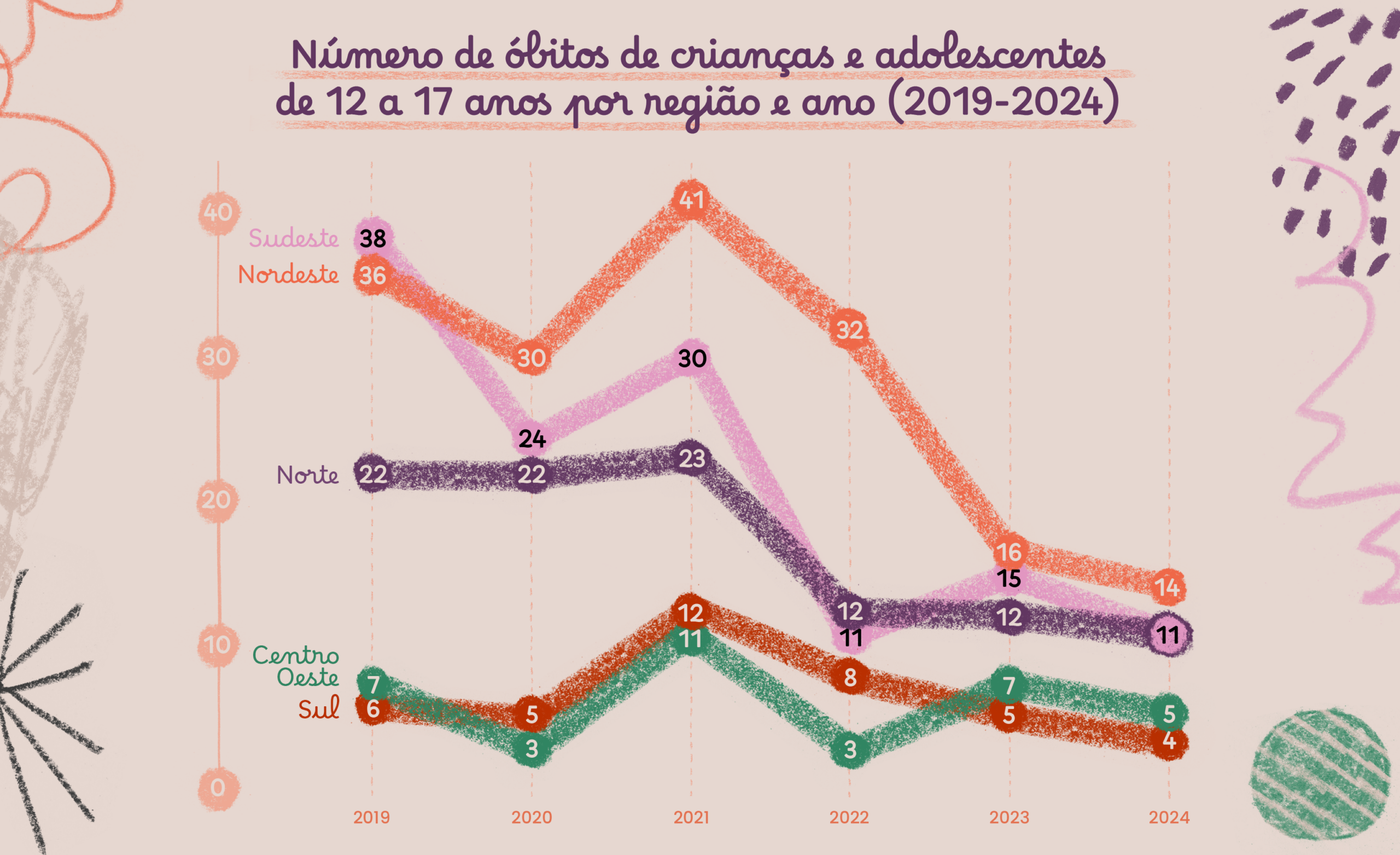
Desigualdades regionais
Entre 2019 e 2024, as regiões com maior concentração de mortes de crianças e adolescentes de 12 a 17 anos, em decorrência de gravidez, foram o Nordeste, com 169 registros (35,5%), o Sudeste, com 129 casos (27,1%), e o Norte, com 102 ocorrências (21,4%).
Essas regiões sofrem com vazios assistenciais — falta de infraestrutura, profissionais e serviços de saúde materna. Pará (58), Maranhão (52), São Paulo (42) e Rio de Janeiro (41) têm os maiores números absolutos, enquanto Amapá (1) e Rondônia (4) apresentam os menores índices.
Quando levamos em conta o tamanho da população de cada UF, os estados com maior concentração de mortes são Maranhão, que tem a taxa de 7,4 óbitos por um milhão de habitantes, seguido por Amazonas (6,8), Pará (6,7), Alagoas (5,6) e Roraima (5,6). Por sua vez, as unidades com menor taxa de mortes são Santa Catarina (0,4), Rio Grande do Norte (0,9), São Paulo (0,9), Distrito Federal (1) e Acre (1,1).
A mortalidade reflete as desigualdades estruturais do país, com destaque para:
- Falhas no pré-natal e na assistência ao parto;
- Deslocamentos longos para atendimento;
- Comorbidades não tratadas;
- Baixa escolaridade das gestantes.

Crianças e adolescentes negras: as mais afetadas
Quase 70% das vítimas eram negras — 59,17% pardas e 10,2% pretas.
O racismo estrutural segue como um determinante direto da mortalidade no ciclo gravídico-puerperal. A violência obstétrica (VO) agrava o cenário, afetando crianças e adolescentes negras, pobres e usuárias do SUS. São frequentes os relatos de negligência, maus-tratos e procedimentos desnecessários durante a gestação, parto e pós-parto.
Quando e por que elas morrem
Mais da metade das mortes (51%) aconteceu até 42 dias após o parto — o período mais crítico do ciclo gravídico-puerperal.
Principais causas, segundo a CID-10:
- Hipertensão gestacional
- Descolamento prematuro de placenta
- Eclâmpsia no puerpério
Estas mortes são consequência de fatores de risco aumentados por serem gestações em crianças adolescentes. Contudo, também são causas evitáveis de mortalidade materna, quando realizado pré natal e acompanhamento adequado.
Entre os procedimentos associados aos óbitos estão:
- Cesarianas: 28,5%
- Partos normais: 26,1%
Outros: intervenções cirúrgicas e complicações clínicas - derivadas principalmente de abortamento, hipertensão, eclâmpsia e hemorragia pós parto.
Alguns casos de óbito chamam atenção, principalmente por serem gestantes ou puérperas em idades muito jovens. Os dados dos sistemas de saúde revelam causas de mortes que precedem procedimentos como histerectomia e abortamento, e exposição à vulnerabilidades, tendo como consequência o sucídio e homicídio. Também são precedentes de óbito: IST’s, verminoses, desnutrição e anemia, e diversos tipos de infecções no puerpério - todas revelando exposição das crianças e adolescentes à vazios assistenciais. Todos esses óbitos são, em sua maioria, de crianças e adolescentes pardas e negras.
A maioria dos óbitos ocorreu em hospitais (84,3%), mas há registros domiciliares (5%) e casos de violência armada e suicídio (adolescentes de 16 e 17 anos retiraram a própria vida durante o puerpério) — um alerta sobre as múltiplas vulnerabilidades enfrentadas por crianças e adolescentes submetidas à gestação na infância e na adolescência.
O que esses dados revelam
A mortalidade entre adolescentes expõe as profundas desigualdades sociais, raciais e regionais do país. Enfrentar o problema exige:
- Fortalecer políticas de saúde sexual e reprodutiva para adolescentes;
- Garantir acesso a contraceptivos, educação sexual e apoio psicossocial.
- Qualificar a assistência obstétrica e neonatal, com equipes capacitadas e estrutura adequada;
- Combater o racismo estrutural com políticas afirmativas e práticas antirracistas;
Melhorar os sistemas de informação em saúde, com registros atualizados e confiáveis.
Esses números não são apenas estatísticas — são vidas interrompidas. Garantir o direito à saúde sexual e reprodutiva de crianças e adolescentes é um compromisso urgente com a justiça social e reprodutiva.


